Badania prenatalne po poronieniu pozwalają upewnić się co do zdrowia dziecka. Taka informacja jest w szczególności cenna dla par, które w przeszłości straciły ciążę, gdyż pomaga odzyskać spokój. Jakie badania prenatalne w ciąży po poronieniu wybrać? Podpowiadamy.
Spis treści:
- Badania prenatalne w ciąży po poronieniu – ich wykonanie pozwala zyskać cenny spokój
- Badania prenatalne po poronieniu wykrywają najczęstsze trisomie oraz wiele innych chorób genetycznych
- Badania prenatalne w ciąży po poronieniu – testy genetyczne można wykonać już po 10. tygodniu ciąży
- Badania prenatalne po poronieniu może łączyć w sobie zalety badań nieinwazyjnych i inwazyjnych
Badania prenatalne w ciąży po poronieniu – ich wykonanie pozwala zyskać cenny spokój
Pary, które doświadczyły w przeszłości poronienia, często obawiają się straty kolejnej ciąży. Tymczasem szansa na wydanie na świat zdrowego potomstwa jest bardzo duża, ponieważ większość przypadków utraty ciąży (nawet 70%) jest spowodowana losowymi nieprawidłowościami genetycznymi, które są całkowicie niezależne od rodziców i nie powtarzają się [1]. Dzięki badaniom prenatalnym po poronieniu można się upewnić co do tego, że kolejne dziecko rozwija się prawidłowo.
Badania prenatalne po poronieniu wykrywają najczęstsze trisomie oraz wiele innych chorób genetycznych
Badania prenatalne w ciąży po poronieniu umożliwiają ocenę ryzyka wystąpienia najczęstszych trisomii (21 — zespół Downa, 18 — zespół Edwardsa, 13 — zespół Patau). To właśnie one odpowiadają za większość poronień na wczesnym etapie ciąży [2]. Dzięki badaniom prenatalnym po poronieniu można wykryć także inne nieprawidłowości o podłożu genetycznym, np. choroby związane z nieprawidłowościami chromosomów płci lub mikrodelecje / mikroduplikacje.
Badania prenatalne w ciąży po poronieniu – testy genetyczne można wykonać już po 10. tygodniu ciąży
Badania prenatalne po poronieniu można wykonać na bardzo wczesnym etapie, bo już od 10. tygodnia ciąży.
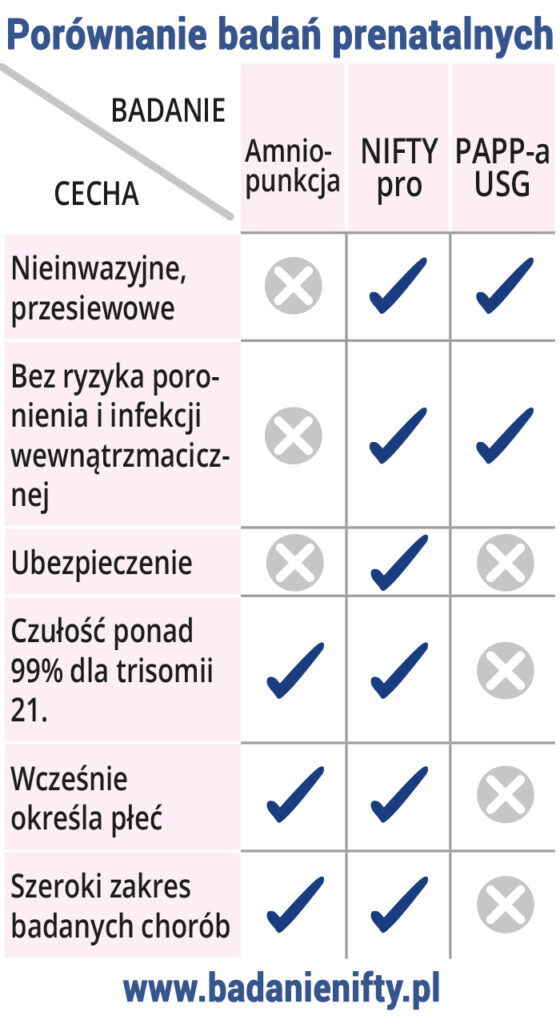
Zwykle w pierwszej kolejności proponowane są badania przesiewowe takie jak test PAPP-a i USG, które są nieinwazyjne. Dopiero gdy wskażą na podwyższone ryzyko, mama kierowana jest na badania diagnostyczne, które pozwalają ostatecznie potwierdzić lub wykluczyć chorobę.
Od kilku lat dostępne są także badania wolnego płodowego DNA (inaczej NIPT – Non Invasive Prenatal Testing), które są również bezpieczne i nie wiążą się z ryzykiem poronienia. Polegają one na pobraniu niewielkiej próbki krwi od ciężarnej i następnie analizie zawartego w próbce materiału genetycznego dziecka [3]. Mają jednak znacznie wyższą czułość od badań podstawowych (są to badania genetyczne, badają wolne płodowe DNA) i pozwalają zmniejszyć liczbę ciężarnych kierowanych na niepotrzebną amniopunkcję.
W Polsce pierwszym testem tego typu był NIFTY i do dzisiaj jest on najczęściej wybierany na całym świecie. Ma on wysoką czułość (ponad 99% dla trisomii 21., czyli podobnie jak amniopunkcja). Zalecany jest w przypadku wystąpienia chorób genetycznych w poprzedniej ciąży i w rodzinie, gdy ciężarna ma ponad 35 lat oraz gdy otrzymała nieprawidłowe wyniki testu PAPP-a i USG (podwyższone ryzyko trisomii w badaniach prenatalnych I trymestru). Często zdarza się tak, że test PAPP-a i USG wskazują na podwyższone ryzyko trisomii, a dodatkowe badania tego nie potwierdzają i dziecko rodzi się zdrowe.
Badania prenatalne po poronieniu może łączyć w sobie zalety badań nieinwazyjnych i inwazyjnych
Test NIFTY łączy w sobie zalety badań nieinwazyjnych (bezpieczeństwo) i inwazyjnych (czułość porównywalna do amniopunkcji, ponad 99% dla trisomii 21.). Prawidłowy wynik badania pomaga rodzicom odzyskać spokój, w wielu przypadkach umożliwia również uniknięcie amniopunkcji.
Źródła:








